Saiba tudo sobre a Mielofibrose.
Última atualização em 7 de abril de 2026
TRATAMENTO MIELOFIBROSE
A melhor indicação irá depender da condição clínica do paciente, levando em conta fatores como idade e estadiamento da doença.
Quando a mielofibrose se apresenta de forma assintomática, ou seja, sem sintomas algum, a melhor opção é não tratar. Pode parecer estranho, mas fique tranquilo, pois embora nenhuma terapia seja indicada, o paciente passará por consultas periódicas de monitoramento com o hematologista.
Já para aqueles pacientes que apresentam sinais e encontram-se em um estadiamento mais avançado da doença, o tratamento será indicado.
As opções disponíveis de tratamento para Mielofibrose são:
Estes tratamentos atuam diretamente em mecanismos específicos da mielofibrose, como alterações genéticas. Diferente das abordagens mais tradicionais, eles buscam bloquear processos que estimulam o crescimento e a atividade das células doentes. Dentre as opções estão:
Ruxolitinibe – Medicamento usado para tratar pacientes adultos com mielofibrose de risco intermediário ou alto. Ele ajuda na redução do tamanho do baço ao bloquear de forma seletiva as enzimas JAK1 e JAK2, aliviando assim os sintomas e reduzindo o risco de complicações sanguíneas ou vasculares possivelmente graves.
Sua administração é oral, por meio de comprimidos. Ele está disponível nos planos de saúde, mas no SUS não.
Momelotinibe – É indicado para tratar pacientes adultos com mielofibrose de risco intermediário ou alto. Ele bloqueia a ação das proteínas JAK1 e JAK2, ajudando na redução do baço e também na anemia.
Sua administração é oral, por meio de comprimidos. Já está aprovado nos planos de saúde, mas no SUS não.
Esplenectomia
Trata-se de um procedimento cirúrgico para retirada do baço. Pode ser indicado se o órgão ficar muito grande, causando muita dor e complicações ao paciente ou atrapalhando os bons resultados terapêuticos. Entretanto, esse procedimento é de alto risco de complicações cirúrgicas, de modo que raramente é indicado.
Antes do procedimento cirúrgico, é importante realizar vacinação para Streptococcus pneumoniae, Haemophilus influenzae B e Neisseria meningitidis visto que o baço apresenta uma função no sistema imunológico.
Transplante de Medula Óssea (TMO)
Caso haja indicação de transplante de medula óssea, o tipo adequado será o alogênico (quando a medula vem de uma outra pessoa).
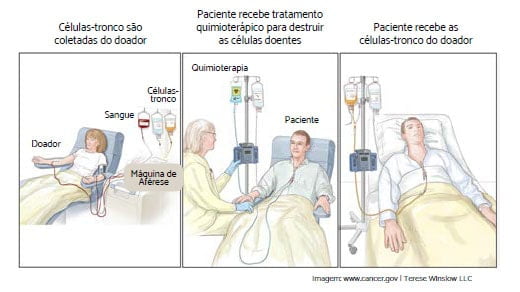
Como acontece o Transplante de Medula Óssea?
O Processo do Transplante de Medula Óssea acontece em algumas etapas:
Condicionamento
É um processo de preparo para o recebimento da medula óssea do doador. O paciente será submetido a um regime de quimioterapia de altas doses com o intuito de destruir as células de sua própria medula e também de reduzir a imunidade para que seja evitada a rejeição às células transplantadas.
Serão utilizados medicamentos extremamente potentes no combate ao câncer, com o objetivo de destruir, controlar ou inibir o crescimento das células doentes.
Transplante
Após a quimioterapia, as células-tronco doadas serão infundidas no paciente, com a finalidade de reconstituir a fabricação de células-tronco saudáveis. O procedimento se parece com uma “transfusão de sangue”. A nova medula óssea fica em uma bolsa e é infundida no paciente por meio de um cateter.
No caso de a medula doada ter sido previamente congelada, o procedimento pode causar alguns desconfortos, como náusea, vômito, sensação de calor e formigamento. Mas o paciente será monitorado a todo momento. Normalmente, o paciente permanece internado por mais de 30 dias, para a recuperação do tratamento.
Pós-Transplante
Na fase imediata ocorre a aplasia medular, devido à queda do número de todas as células do sangue. Neste período, o paciente fica mais predisposto a infecções e passa a receber inúmeros antibióticos, além de medicamentos que estimulam a produção dos glóbulos brancos (que combatem as bactérias e vírus). Ele também pode apresentar hemorragias, devido à baixa das plaquetas e glóbulos vermelhos, por isso é necessário realizar transfusão de sangue. Na mielofibrose, o processo de “pega” das células costuma ser mais demorado e o paciente necessita de várias transfusões de plaquetas. É sempre importante que se solicite aos amigos e familiares doadores de sangue.
Pega da medula
Quando a medula óssea começa a funcionar novamente (geralmente em torno de 2-4 semanas após a infusão) pode-se dizer que houve a pega da medula, ou seja, o transplante obteve sucesso e a medula voltou a funcionar perfeitamente. Ainda assim, o monitoramento médico continua sendo essencial, pois mesmo após um ano do procedimento, pode vir a aparecer alguma complicação tardia. A alta só será possível no momento em que a medula óssea estiver funcionando bem, isto é, produzindo as células do sangue que protegem o paciente contra infecções e hemorragias.
Após a pega da medula
Neste momento, o paciente estará sob uso de medicamentos imunossupressores para que não ocorra a rejeição da medula óssea doada.
Durante este período, é muito importante:

- Reforçar os cuidados com a higiene
- Usar máscara em lugares públicos, muito movimentados
- Limitar o número e frequência de visitas
- Lavar sempre as mãos
- Evitar lâminas para se barbear ou depilar
- Evitar retirar cutículas
- Escovar delicadamente os dentes
Complicações mais frequentes do TMO
Doença enxerto versus hospedeiro
No período pós-transplante poderá ocorrer a doença do enxerto x hospedeiro. Isto porque os glóbulos brancos (linfócitos) da nova medula óssea, provinda do doador, passa a reconhecer os órgãos do paciente como estranhos e, automaticamente, iniciam um ataque contra eles. São dois os tipos:
Doença enxerto versus hospedeiro Aguda
Ocorre geralmente nos primeiros três meses após o procedimento. Pele, pulmão, intestino e fígado são os órgãos mais frequentemente acometidos. Podem surgir manchas vermelhas nas mãos, pés e rosto; manchas espalhadas pelo corpo; erupções na pele; febre; diarreia; dores abdominais; icterícia (coloração amarelada da pele e mucosas devido alterações no fígado).
Doença enxerto versus hospedeiro Crônica
Em geral ocorre após 3-4 meses do transplante e pode durar anos. Os principais órgãos acometidos são pele, mucosas, articulações e pulmão. Seus principais sintomas são lesões, enrijecimento e escurecimento da pele, coceira pelo corpo, boca seca e sensível, olhos secos e secura vaginal.
Doença veno oclusiva
Um evento que pode ocorrer em até 30 dias pós-transplante. A incidência que varia entre 5 a 55% dos casos. Ocorrem alterações no fígado que resultam em insuficiência hepática aguda, que podem evoluir para disfunção múltipla de órgãos.
Importante! O médico é quem saberá indicar a melhor opção para o tratamento. Lembrando que, como a doença pode evoluir para uma leucemia aguda, é fundamental o monitoramento.
O tratamento pode trazer alguns efeitos adversos ao paciente, mas é importante entender que é possível amenizá-los, seja com medicamentos ou até mesmo com a alimentação.
Aqui vão algumas dicas para te ajudar neste momento:
Contra náuseas e vômitos:
- Prefira alimentos frios ou gelados e diminua ou evite o uso de temperos fortes na preparação dos alimentos
- Coma pequenas porções várias vezes ao dia
Contra a diarreia:
- Aumente a ingestão de líquidos, como água, chá, suco
- Evite alimentos laxativos, como doces concentrados, leite de vaca, creme de leite, manteiga, queijos, verduras, cereais e pães integrais, além de frutas como mamão, laranja, uva e ameixa preta
Contra a obstipação (prisão de ventre):
- Evite o consumo de cereais refinados (arroz branco, farinha de trigo refinada, fubá, semolina, amido de milho, polvilho)
- Substitua alimentos pobres em fibras por alimentos ricos nesse nutriente (ex.: feijão, ervilha, lentilha, grão de bico, soja, arroz integral, linhaça, aveia…)
- Beba muita água
Contra a mucosite
- Evite alimentos picantes e salgados com temperos fortes e alimentos ácidos (ex.: limão, laranja pera, morango, maracujá, abacaxi e kiwi)
- Consuma preferencialmente alimentos macios ou pastosos (ex.: creme de espinafre, milho, purês, pães macios, sorvetes, flans, pudins e gelatinas) e também alimentos frios/gelados
Contra a xerostomia (boca seca)
- Beba líquidos em abundância (ex.: água, chá, suco, sopa)
- Aumente a ingestão de alimentos ácidos e cítricos
- Evite alimentos ricos em sal
- Chupe cubos de gelo ao longo do dia
- Utilize pomadas industrializadas (“salivas artificiais”) antes das refeições